Artroskopia kolana to zaawansowana, minimalnie inwazyjna procedura medyczna, zapewniająca ortopedom dokładny wgląd w strukturę stawu kolanowego bez konieczności przeprowadzania dużej operacji. Zabieg ten rozpoczyna się od dokładnej konsultacji z lekarzem, podczas której Pacjent przechodzi przez wywiad medyczny i może zostać skierowany na dodatkowe badania, takie jak rezonans magnetyczny (MRI) czy rentgen, aby upewnić się, że jest odpowiednim kandydatem. Przygotowanie do zabiegu obejmuje szereg wskazówek dotyczących diety, przyjmowania leków i ogólnej gotowości. Sam zabieg odbywa się pod różnymi rodzajami znieczulenia i polega na wykonaniu małych nacięć wokół kolana, przez które wprowadzany jest arthroskop umożliwiający diagnozę i ewentualne leczenie problemów stawowych. Proces rekonwalescencji po artroskopii jest zwykle szybszy w porównaniu z tradycyjnymi metodami chirurgicznymi, a rehabilitacja i kontrolne wizyty u lekarza są kluczowe dla pełnego odzyskania sprawności.
Artroskopia kolana
- Artroskopia kolana jak przebiega
- Wskazania do artroskopii kolana
- Kiedy można chodzić po artroskopii kolana?
- Znieczulenie przy artroskopii
- Artroskopia kolana rehabilitacja
- Ile zwolnienia po artroskopia kolana?
- Ile trwa artroskopia kolana?
- Jakie mogą być powikłania po artroskopii kolana?
- Jak spać po artroskopii kolana?
- Opuchlizna po artroskopii kolana
- Kiedy po artroskopii można zginać kolano?
- Przygotowanie do artroskopii kolana
- Ćwiczenia po artroskopii kolana
- Cennik artroskopii kolana
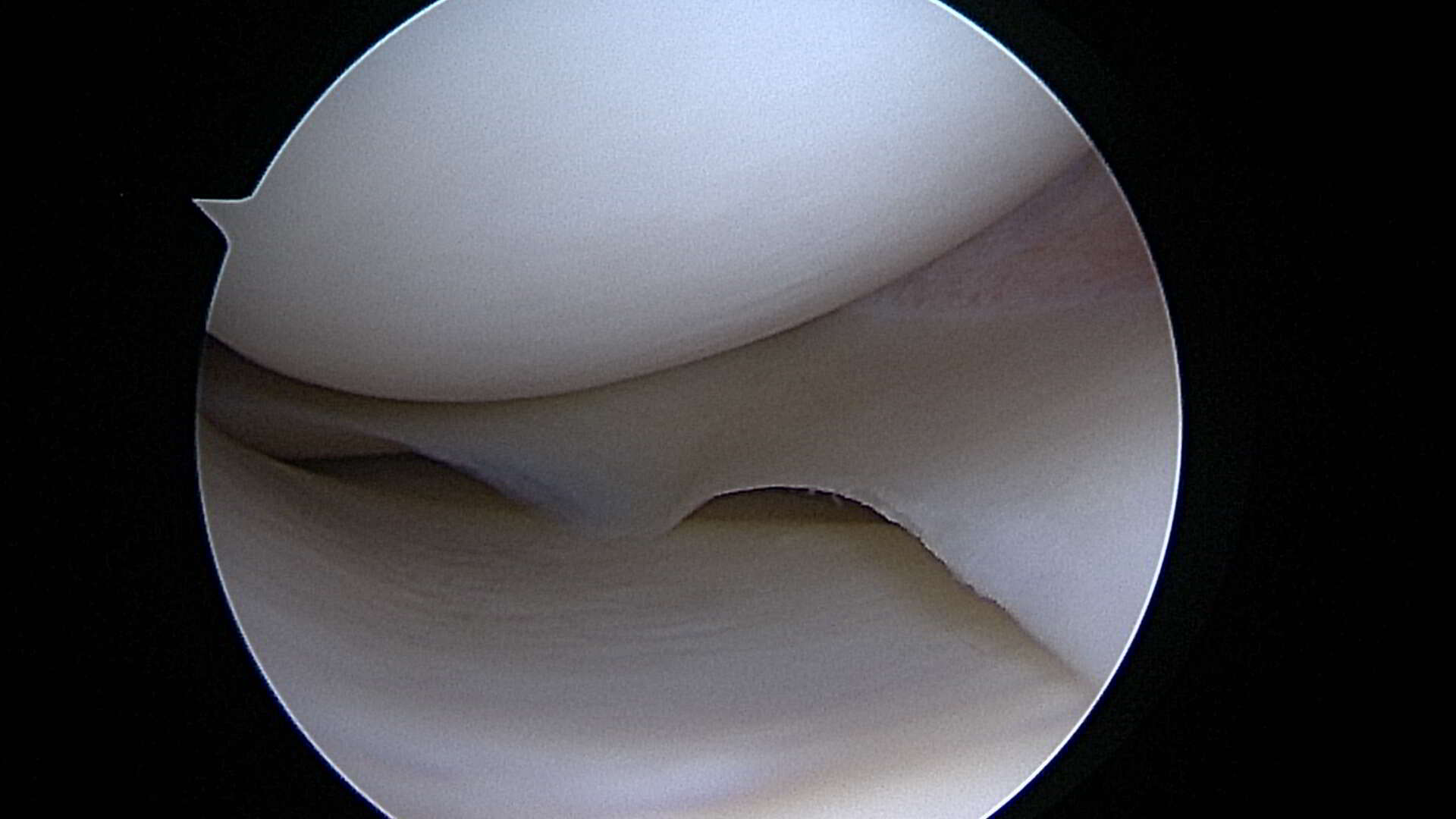
Artroskopia kolana jak przebiega
Przed zabiegiem
- Konsultacja z lekarzem: Przed artroskopią kolana lekarz przeprowadzi dokładny wywiad medyczny, aby upewnić się, że jesteś dobrym kandydatem do tej procedury. Może zlecić dodatkowe badania, takie jak rezonans magnetyczny (MRI) lub rentgen.
- Przygotowanie do zabiegu: Lekarz poinformuje o wszystkich niezbędnych przygotowaniach, w tym o czasie, kiedy należy przerwać spożywanie pokarmów i płynów. Może również zalecić tymczasowe zaprzestanie przyjmowania niektórych leków.
Dzień zabiegu
- Znieczulenie: Artroskopia kolana może być przeprowadzona pod znieczuleniem miejscowym, przewodowym lub ogólnym. Wybór zależy od zakresu procedury oraz preferencji i stanu zdrowia Pacjenta.
- Procedura: Lekarz wykonuje niewielkie nacięcia wokół kolana, przez które wprowadza arthroskop – cienką tubę z kamerą na końcu. Narzędzia chirurgiczne mogą być wprowadzane przez dodatkowe nacięcia, jeśli zachodzi taka potrzeba.
- Diagnoza i leczenie: Kamera przesyła obraz na monitor, dzięki czemu chirurg może zobaczyć wnętrze stawu. Może to pozwolić na zdiagnozowanie problemu oraz, w niektórych przypadkach, na natychmiastowe leczenie, na przykład poprzez usunięcie uszkodzonej tkanki lub naprawę więzadeł.
Po zabiegu
- Rekonwalescencja: Czas rekonwalescencji po artroskopii kolana jest zwykle krótszy niż po tradycyjnych operacjach. Możesz oczekiwać pewnego stopnia bólu, opuchlizny i ograniczenia ruchomości w dniach po zabiegu.
- Rehabilitacja: Lekarz zaleci program rehabilitacji, aby przywrócić pełną funkcjonalność kolana. Może to obejmować fizjoterapię oraz ćwiczenia w domu.
- Wizyty kontrolne: Konieczne będą wizyty kontrolne u lekarza, aby monitorować postępy w gojeniu.
Wskazania do artroskopii kolana
Artroskopia kolana jest zalecana w różnych sytuacjach, zarówno diagnostycznych, jak i terapeutycznych. Oto niektóre z najczęstszych wskazań:
- Uszkodzenia łąkotki: Łąkotka, będąca rodzajem amortyzatora w stawie kolanowym, może ulec uszkodzeniu w wyniku urazu lub degeneracji. Artroskopia pozwala na dokładne zbadanie uszkodzeń i ich naprawę.
- Zmiany zwyrodnieniowe: W przypadku chorób zwyrodnieniowych stawów, takich jak osteoartroza, artroskopia może być wykorzystywana do usuwania luźnych fragmentów chrząstki, płukania stawu lub wygładzania uszkodzonej chrząstki.
- Uszkodzenia więzadeł: Artroskopia umożliwia diagnostykę i leczenie uszkodzeń więzadeł krzyżowych przednich (ACL) i tylnych (PCL) w kolanie.
- Stan zapalny: W przypadku przewlekłego zapalenia błony maziowej, artroskopia może być stosowana do pobrania próbek tkanki do badań oraz do usunięcia zmienionej zapalnie tkanki.
- Ciała wolne: Luźne fragmenty chrząstki lub kości, znane jako ciała wolne, mogą powodować ból i ograniczać ruchomość stawu. Artroskopia pozwala na ich usunięcie.
- Diagnostyka: W niektórych przypadkach, gdy inne metody, takie jak rezonans magnetyczny (MRI) lub tomografia komputerowa (CT), nie dostarczają wystarczających informacji, artroskopia może być wykorzystana do dokładnego zbadania stawu.
Artroskopia kolana Warszawa prywatnie
Wykonujemy zabieg artroskopii kolana w prywatnym szpitalu dobrze skomunikowanym z każdą dzielnicą Warszawy. Niewątpliwie lokalizacja w pobliżu południowej obwodnicy Warszawy będzie dogodna dla większości Pacjentów.
Kiedy można chodzić po artroskopii kolana?
Artroskopia to nazwa techniki / rodzaju operacji. W zależności od jej zakresu, powrót do sprawności umożliwiającej chodzenie, może potrwać od doby, do nawet kilku tygodni. Często konieczne jest pozostawienie w stawie drenu – jest to przeciwwskazanie do obciążania kończyny dolnej. Zastosowanie kul łokciowych lub pachowych, w okresie po operacyjnym, jest również częste. Pozwala na odciążenie stawu i w wybranych przypadkach może być warunkiem prawidłowego gojenia. W przypadku wykonania tak zwanych „mikro złamań” (procedury mającej na celu pobudzenie regenerację powierzchni chrzęstnej), okres odciążenia z pomocą kul przez 6 tygodni. Przy zabiegu wyłącznie w obrębie tkanek miękkich, przy braku komplikacji, chodzenie jest możliwe nawet bezpośrednio po zabiegu.
Znieczulenie przy artroskopii
Rodzaj znieczulenia omawiany jest z lekarzem anestezjologiem. Dla zabiegów ortopedycznych, w obrębie kończyny dolnej, do których należy artroskopia kolana, jest to zwykle znieczulenie podpajęczynówkowe. Jest to rodzaj anestezji regionalnej / znieczulenia odcinkowego. Polega na podaniu w formie zastrzyku, środków wpływających przejściowo na pracę zakończeń nerwowych w okolicy kręgosłupa. Obejmuje zwykle rejon „od pasa w dół”. Metoda ta jest uważana za bezpieczny rodzaj znieczulenia, statystycznie dający mało istotnych powikłań. Znosi czucie bólu oraz temperatury. Uniemożliwia poruszanie kończynami dolnymi w trakcie zabiegu. Jego efekt utrzymuje się zwykle przez kilka godzin. Więcej»
Artroskopia kolana rehabilitacja
Rehabilitacja jest bardzo istotnym elementem leczenia. Jej zakres i długość dostosowana jest każdorazowo indywidualnie do przypadku. Po drobnych zabiegach trwa parę tygodni. Przy dużych procedurach jak np. rekonstrukcja więzadłowa może potrwać nawet kilka miesięcy.
Ile zwolnienia po artroskopia kolana?
Tak zwane „zwolnienie” (L4), czyli zaświadczenie o czasowej niezdolności do pracy, nie jest zawsze konieczne. Jego długość zależy nie tylko od rodzaju wykonanej operacji. W równie dużym stopniu dopasowane jest do charakteru wykonywanej pracy. W przypadku ciężkiej pracy fizycznej może być to kilka miesięcy. Lekka praca lub praca zdalna wykonywana z domu, niejednokrotnie nie wymaga zwolnienia.
Ile trwa artroskopia kolana?
Drobne zabiegi artroskopowe trwają zwykle 40-60 min. Są to na przykład: usunięcie fałdu błony maziowej, usunięcie ciała wolnego, leczenie artroskopowe torbieli Bakera.
Średnie zabiegi 60-90 min. Na przykład izolowana rekonstrukcja więzadła krzyżowego przedniego, szycie łękotki.
Duże zabiegi 90 min do kilku godzin. W grupie tej znajdą się rekonstrukcje wielowięzadłowe. Zabiegi połączone z artroskopią np. Zespolenie złamania kłykcia bocznego kości piszczelowej z odtworzeniem powierzchni stawowej pod kontrolą artroskopii. Artroskopia kolana połączona z osteotomią korekcyjną.
Jakie mogą być powikłania po artroskopii kolana?
Najczęściej mogącym wystąpić powikłaniem po artroskopii kolana jest krwiak pooperacyjny, krwiak śródstawowy.
Innymi możliwymi powikłaniami mogą być dolegliwości związane ze znieczuleniem, zakrzepica żył głębokich, obrzęki (opuchlizna), przedłużające się gojenie ran.
Jednym z groźniejszych powikłań jest infekcja pooperacyjna. W przypadku artroskopii kolana jest stosunkowo rzadkie powikłanie. Do bardzo rzadkich powikłań należy uszkodzenie struktur naczyniowo nerwowych okolicy kolana. Więcej»
Jak spać po artroskopii kolana?
Niektóre procedury artroskopowe wymagają unieruchomienia stawu kolanowego w konkretnej pozycji. W przypadku takim stosuje się najczęściej ortezy stawu kolanowego z ustawionym na sztywno kontem zgięcia lub zakresem ruchomości od do.
Dodatkowo informacja taka powinna znajdować się na wypisie w zleceniach.
W razie wątpliwości należy skontaktować się z lekarzem wykonującym operację.
Opuchlizna po artroskopii kolana
Obrzęk zwany także opuchlizną, jest częstym zjawiskiem występującym po operacjach. Jest najczęściej niegroźny objawem i wynika z zaburzeń krążenia. Występuje zwykle wtórnie do unieruchomienia operowanej okolicy np. kolana (orteza czy kule). Może świadczyć też o groźniejszych powikłaniach jak na przykład: zakrzepica czy infekcja rany pooperacyjnej.
Wszelkie wątpliwości należy wyjaśnić w trakcie wczesnych kontroli pooperacyjnych na zmianę opatrunku.
Opuchlizna nad kolanem po artroskopii
Obrzęk zwany potocznie opuchlizna występujący nad kolanem świadczy zwykle o wysięku czyli zwiększonej ilości płynu w stawie kolanowym.
Z reguły jest to objaw przejściowy. Najczęściej jego przyczyną jest obecność krwi w stawie. Nawet w śladowych ilościach krew ma właściwości drażniące na błonę maziowa podstawową. Powoduje to zwiększona produkcję płynu, która to z kolei doprowadza do wysięku.
Kiedy po artroskopii można zginać kolano?
Jest to kwestia indywidualna i zależy od konkretnego przypadku. To, kiedy po artroskopii można zgiąć kolano, zależy między innymi od tego czy wykonane były:
- rekonstrukcje więzadeł,
- szycie więzadeł,
- szycie łąkotek,
- mikrozłamania w obrębie powierzchni stawowych,
- pozostawienie drenu w stawie.
Jeśli w trakcie artroskopii kolana nie wykonywano żadnej z powyżej wymienionych czynności, zgięcie kolana możliwe jest zwykle bezpośrednio po zabiegu.
Przygotowanie do artroskopii kolana
Dla optymalnego wyniku leczenia operacyjnego, niejednokrotnie w okresie poprzedzającym artroskopię kolana, pomocna jest rehabilitacja.
W przypadku obfitego owłosienia okolicy operowanej, potrzebne jest jego usunięcie. Najlepiej wykonać to z użyciem trymera. Rany naskórka w okolicy operowanej zwiększają ryzyko infekcji. Golenie żyletką, w związku z powyższym, wykonuje się bezpośrednio przed zabiegiem lub na kilka dni przed celem wygojenia ewentualnych uszkodzeń naskórka.
W sprawie szczegółowych zaleceń odnośnie przygotowania do zabiegu artroskopii kolana, należy skonsultować się z lekarzem na wizycie kwalifikacyjnej.
Ćwiczenia po artroskopii kolana
Szczegółowe zalecenia odnośnie ćwiczeń po artroskopii kolana umieszczone są na wypisie w zaleceniach pooperacyjnych. Mogą one być przekazane również bezpośrednio rehabilitantowi przez lekarza operującego.
W zależności od zastosowanego leczenia, zalecenia mogą być skrajnie różne, jak na przykład unieruchomienie vs wczesna mobilizacja zakresu ruchomości.
Nie istnieją w związku z tym uniwersalne ćwiczenia po artroskopii kolana. Powinny one być każdorazowo zlecone przez lekarza operującego indywidualnie dla każdego Pacjenta.
Artroskopia kolana cena
Szczegółowy koszt artroskopii kolana zależy od jej zakresu. Precyzyjną wycenę przedstawia szpital na podstawie skierowania.
Cennik artroskopii kolana
Na cenę artroskopii, poza samą procedurą, wpływ ma m.in. opcjonalne znieczulenie przewodowe oraz koszt hospitalizacji. Zobacz cennik artroskopii kolana i skontaktuj się z naszą placówką. Poniżej rodzaje artroskopii wykonywane w MIRAI Clinic:
- Artroskopowa rekonstrukcja więzadła krzyżowego przedniego (WKP/ACL) – metoda jednopęczkowa
- Artroskopowa rekonstrukcja więzadła krzyżowego tylnego (WKT/PCL)
- Artroskopowa rekonstrukcja kompleksu tylno-bocznego / więzadła pobocznego bocznego (LCF) / więzadła rzepkowo-udowego
rekonstrukcja więzadła pobocznego przyśrodkowego (LCT) - Podszycie więzadła krzyżowego przedniego
- Artroskopia kolana
- Artroskopowy przeszczep łąkotki
- Artroskopowe szycie łąkotki
- Artroskopowa plastyka chrząstki
- Osteotomia korekcyjna
- Artroskopowa reinsercja / stabilizacja fragmentów chrzestno-kostnych w chorobie osteochondritis dissecans (OCD)
- Artroskopowe usunięcie cysty Backer’a /artroskopowe usunięcie torbieli Bakera
- Usunięcie kaletki przedrzepkowej (bursektomia)
- Bursoskopia i usunięcie fragmentów chrzęstno-kostnych w chorobie Osgood-Schlatera
- Endoproteza całkowita stawu kolanowego
- Endoproteza jedno przedziałowa (częściowa) stawu kolanowego
- Operacja w obrębie stawu kolanowego – inna
W MIRAI obszarem kolana zajmują się:
Michał Bartoszewicz – opracowanie materiału na stronie
Michał Drwięga
Konrad Słynarski
Agnieszka Wintrowicz
Karol Kosterna
Bartosz Dominik
Patryk Ulicki
Dariusz Grzelecki
Anna Krześniak
Tomasz Szymański